Koronowirus z chińskiego Wuhan (SARS-CoV-2) wywołuje globalną panikę. Ilość nowych zakażeń oraz szybkość rozprzestrzeniania się wirusa i nowych przypadków zachorowań w różnych krajach i na różnych kontynentach spowodowała, że WHO (World Health Organization) 11 marca 2020 ogłosiła pandemię. 11 lutego chorobę wywoływaną przez koronawirusa SARS-CoV-2) nazwano COVID-19 (Corona Virus Disease - 2019). Czym jest koronawirus i choroba COVID-19? Jakie są objawy i przebieg choroby? Jakie są drogi zakażenia? Jakie środki bezpieczeństwa podjąć, aby ograniczyć jego szybkie rozprzestrzenianie się? Jaka jest śmiertelność choroby i kto jest na nią najbardziej narażony? Jak się odżywiać (jaką stosować dietę) i jak wzmocnić swoją odporność?
|
|
|
Czym są wirusy?
Zgodnie definicją wirusy to zakaźne nukleoproteiny, czyli białka zbudowane z białkowych i nukleinowych cząsteczek. Nie są żywymi organizmami, nie wytwarzają enzymów oraz nie wykazują innych funkcji życiowych. Mimo tego wykazują zdolność namnażania i zmienności genetycznej. Mają zdolność do powielania swojego materiału genetycznego i produkcji kolejnych białek jedynie w komórkach zainfekowanych organizmów. Wirus zbudowany jest materiału genetycznego (cząsteczki DNA lub RNA), otoczonej kapsydem. Mogą atakować wszystkie organizmy żywe - grzyby, rośliny, zwierzęta i bakterie.
Czym są koronawirusy?
Koronawirusy to grupa wirusów, które należą do rodziny Coronaviridae. Zbudowane są z nici RNA otoczonej osłonką (kapsydem). Od innych wirusów wyróżnia je rozmiar genomu, który jest wielokrotnie większy niż inne genomy wirusów RNA i mieści się w zakresie 26,4 do 31,7 knt. Nazwa "koronawirus" wywodzi się z języka łacińskiego (corona) oznaczającego koronę lub wieniec. Ma to związek z wyglądem osłonek wirusa, które w powiększeniu mikroskopowym wydają się "wysadzone" pierścieniem małych struktur, które są wypustkami białkowymi pozwalającymi wirusowi na zainfekowanie komórek gospodarza. Po zainfekowaniu i wniknięciu materiału genetycznego do cytoplazmy komórek tworzona jest komplementarna nić, która wykorzystywana jest do namnażania materiału genetycznego wirusa. Następnie tak namnożony materiał genetyczny uwalniany jest z zainfekowanej komórki, powodując zarażenie kolejnych.
Koronawirusy u ludzi mogą powodować infekcje układu oddechowego. Pierwsze szczepy koronawirusa ludzkiego zostały wyizolowane w latach 60 ubiegłego wieku u dziecka wykazującego objawy przeziębienia. Od tamtego momentu uważano, że koronawirusy powodują tylko sezonowe infekcje układu oddechowego.
Pod koniec 2002 roku w Chinach zidentyfikowano groźny koronawirus SARS-CoV (skrót od ang. Severe Acute Respiratory Syndrome Coronavirus - koronawirus zespołu ostrej niewydolności oddechowej), który wywoływał chorobę nazwaną SARS. Wirus ten szybko rozprzestrzenił się na inne części świata powodując zakażenie ponad 8000 osób i doprowadził do 774 zgonów. Za źródło powstania wirusa SARS-CoV uznaje się nielegalne targowiska chińskie nieprzestrzegające zasad sanitarnych, gdzie patogen został przeniesiony z pagumy chińskiej (łaskuna chińskiego) na ludzi.
W czerwcu 2012 roku w Arabii Saudyjskiej zidentyfikowano koronawirus MERS-CoV powodujący ciężką chorobę nazwaną MERS (skrót od ang. Middle East Respiratory Syndrome, czyli bliskowschodni zespół oddechowy). Największą liczbę przypadków poza Bliskim Wschodem stwierdzono w 2015 roku w Korei Południowej. Objawy zakażenia były podobne, jak w przypadku SARS, jednakże śmiertelność według danych ze stycznia 2020 roku wynosi aż 34%. Do dziś ten rodzaj koronawirusa stanowi cały czas zagrożenie zdrowia (kilka przypadków choroby stwierdzano w Europie i w Stanach Zjednoczonych). Do stycznia 2020 roku WHO potwierdziło laboratoryjnie 2506 przypadków zakażenia koronawirusem MERS i 862 zgonów. Według naukowców głównymi rezerwuarami tego koronawirusa są jednogarbne wielbłądy oraz nietoperze.
W grudniu 2019 roku w chińskiej prowincji Wuhan odnotowano zachorowania na ciężkie zapalenia płuc o nieznanej dotąd etiologii. Na podstawie próbki wyizolowanej od pacjenta z zapaleniem płuc ustalono, że wywołuje je wirus SARS-CoV-2 (skrót od ang. Severe Acute Respiratory Syndrome Coronavirus 2 - czyli można to przetłumaczyć jako koronawirus zespołu ostrej niewydolności oddechowej) - jego pierwotna nazwa brzmiała "2019-nCoV" (skrót od ang. 2019 novel Coronavirus). Istnieją przypuszczenia, że źródłem, z którego koronawirus mógł się rozprzestrzenić, był targ rybny w chińskim Huanan, gdzie sprzedawane były zarówno dzikie zwierzęta, jak i owoce morza. Jako potencjalnego nosiciela pośredniego wskazuje się łuskowca (pangolina) chińskiego.
Od grudnia 2019 do marca 2020 wirus SARS-CoV-2 rozprzestrzenił się na wszystkie zamieszkane kontynenty wywołując oficjalnie już ogłoszoną przez WHO pandemię (pandemia to epidemia choroby zakaźnej w różnych środowiskach, na dużym obszarze - różnych kontynentach w tym samym czasie, natomiast epidemia to występowanie w określonym czasie i na określonym terenie przypadków zachorowań lub innych zjawisk związanych ze zdrowiem w liczbie większej niż oczekiwana).
Choroba COVID-19 - drogi zakażenia
Koronawirus przenosi się z człowieka na człowieka drogą kropelkową. Ponadto koronawirus może osiadać na przedmiotach i powierzchniach wokół osoby zakażonej - dlatego też można zarazić się, dotykając przedmiotów lub powierzchni dotkniętych przez osoby zarażone, a następnie dotykając oczu, nosa czy ust - nie jest konieczny bezpośredni kontakt z zakażoną osobą.
Według badań naukowców z Uniwersytetu Princeton, Uniwersytetu Kalifornijskiego w Los Angeles i amerykańskiego Narodowego Instytutu Zdrowia stwierdzono, że na powierzchni miedzianej koronawirus utrzymuje się przez 4 godziny, powierzchni kartonowej przez 24 godziny, a na powierzchni plastikowej i ze stali nierdzewnej od dwóch do trzech dni. W powietrzu może unosić się do 3 godzin. Dlatego tak ważne jest, aby regularnie i prawidłowo myć ręce. Nie należy również zasłaniać ust dłonią, którą później dotykamy przedmiotów.
Niektóre badania sugerują też, że koronawirus SARS-CoV-2 może być obecny także w kale, jednak ryzyko zakażenia drogą fekalno-oralną jest niskie.
Europejski Urząd ds. Bezpieczeństwa Żywności (EFSA) oznajmił, że zgodnie z aktualną wiedzą nie ma dowodów na to, aby żywność mogła być źródłem lub też pośrednim ogniwem zakażenia wirusem SARS-CoV-2 - podał Główny Inspektorat Sanitarny.
Niektóre wirusy, takie jak wirus grypy, rozprzestrzenia się łatwiej w zimniejszych miesiącach. W chwili obecnej nie ma pewności, jak wzrost temperatury w cieplejszych miesiącach wpłynie na zachowanie wirusa SARS-CoV-2. Jednak patrząc na ilość zachorować w ciepłych, a nawet bardzo ciepłych krajach takich jak Iran, Katar, czy Malezja wydaje się, że wzrost temperatury nie wpłynie znacząco na zahamowanie zakażeń, wydaje się, że po prostu musi upłynąć pewien określony czas trwania epidemii.
Objawy i przebieg choroby COVID-19
Chorobę COVID-19 można pomylić z klasyczną grypą, gdyż obie te choroby dają podobne objawy. Wywołujący chorobę koronawirus SARS-Cov-2, który wywołuje chorobę COVID-19, najczęściej objawia się:
- wysoką gorączką (powyżej 38 stopni C),
- zmęczeniem,
- suchym kaszlem,
- dusznościami,
- bólem gardła,
- nagłą (czasową) utratą smaku (ageuzją) i węchu (anosmią).
Rzadziej w rozwoju choroby mogą się też pojawiać:
- wysypka skórna (typu swędząca pokrzywka, typu ospy wietrznej ze swędzącymi grudkami, wysypka w postaci czerwonych i fioletowych guzków na palcach rąk i nóg),
- biegunka,
- nudności,
- bóle brzucha,
- katar,
- przekrwienie błony śluzowej nosa,
- bóle głowy.
W cięższych przypadkach w dalszym rozwoju choroby mogą rozwinąć się:
- zapalenie płuc,
- zespół ostrej niewydolności oddechowej,
- posocznica (sepsa),
- wstrząs septyczny.
Po zakażeniu koronawirusem SARS-CoV-2 organizm wyzwala odpowiedź cytokininową, a komórki odpornościowe atakują koronawirusa. W niektórych przypadkach i z nieznanych przyczyn koronawirus może wywoływać nadmierną reakcję układu odpornościowego, co może utrudniać regenerację.
Często choroba przebiega bezobjawowo lub objawy są niemal niezauważalne. Jednak w tym czasie możliwe jest przenoszenie patogenu na inne osoby, co zwiększa ryzyko szybszego rozprzestrzeniania się wirusa bez identyfikowania źródła jego zakażenia.
Osoby, które miały kontakt z wirusem mogą wykazywać pierwszy symptomy choroby już po 2-10 dniach. Choroba statystycznie daje o sobie znać najczęściej po pięciu dniach od zakażenia Jednak okres namnażania wirusa w organizmie może trwać nawet do 24 dni i dopiero po tym czasie ujawniać pierwszy widoczne objawy.
Śmiertelność choroby COVID-19
Koronawirus SARS-CoV-2 może doprowadzać do śmierci. Na największe ryzyko poważnych powikłań narażone są osoby starsze i z obniżoną odpornością (osoby po przebytych operacjach chirurgicznych, przyjmujące leki obniżające odporność (np. w po przeszczepach), osoby z chorobą nowotworową, w trakcie i po chemioterapii) i chorobami współistniejącymi takimi jak cukrzyca, przewlekła choroba nerek, choroby układu krążenia - choroba niedokrwienna serca, migotanie przedsionków, nadciśnienie tętnicze, a także nadwaga i otyłość, przewlekła obturacyjna choroba płuc i niedokrwistość.
Obecnie prowadzone statystyki pokazują, że ryzyko zgonu spowodowanego zarażeniem koronawirusem wzrasta wraz z wiekiem. Jest to spowodowane głównie tym, że zaburzenia odporności dotyczą osób starszych. Śmiertelność co ważne nie odnosi się do całej populacji, tylko jest to procent wśród osób u których potwierdzono testem obecność w organizmie koronawirusa. Dane na dzień 13.03.2020 pokazują, że wśród osób przed 50 rokiem życia śmiertelność wynosi mniej niż 0,7% (odpowiednio w przedziale 0-9 lat - 0%, 10-39 lat - 0,2%, 40-49 lat - 0,4%). W przedziałach powyżej 50 lat śmiertelność rośnie dosyć gwałtownie wraz z wiekiem - w przedziale wiekowym 50-59 lat jest to 1,3%, w przedziale 60-69 lat - 3,6%, w przedziale 70-79 lat - 8%, natomiast wśród osób powyżej 80 roku życia już 14,8%. Zdecydowanie większy procent zgonów (70%) dotyczy mężczyzn, prawdopodobnie wynika to z faktu, że mężczyźni mniej dbają o siebie, gorzej się odżywiają i prowadzą mniej zdrowy tryb życia (np. częściej niż kobiety palą papierosy, spożywają więcej alkoholu), a przez to cierpią na więcej chorób współistniejących niż kobiety.
Należy też wspomnieć, że u 80% chorych z potwierdzoną obecnością koronawirusa przebieg choroby jest łagodny, a ciężkie i śmiertelne powikłania występują właśnie u osób starszych z obniżoną odpornością i chorobami przewlekłymi.
Dotychczasowe przypadki zakażenia koronawirusem SARS-Cov-2 u dzieci miały stosunkowo łagodny przebieg. W związku z tym, że choroba COVID-19 u dzieci przyjmuje łagodny przebieg, jej objawy łatwo jest pomylić ze zwykłym przeziębieniem lub grypą.
Dlaczego u dzieci choroba COVID-19 przybiera łagodny przebieg? Nikt jeszcze nie ma dobrej odpowiedzi na to pytanie - podejrzewa się jednak, że przyczyną może być znacznie mniejsza ilość u dzieci receptorów ACE2 (konwertazy angiotensyny 2 - glikoproteiny, enzymu z grupy egzopeptydaz, występującego dolnych drogach oddechowych - w płucach). Koronawirus SARS-CoV-2 wiąże się właśnie z tymi receptorami. Dodatkowo osoby starsze z wyżej opisanymi chorobami współistniejącymi zazwyczaj zażywają leki, które są inhibitorami konwertazy angiotensyny (ACEI) i blokerami receptorów angiotensyny (ARB), co powoduje powstawanie dodatkowych receptorów ACE2, tym samym znacząco zwiększając podatność na ciężkie zapalenie płuc.
Czy zatem młodzi ludzie mogą czuć się bezpiecznie? Bezpieczniej niż osoby starsze na pewno tak, jednak odpowiedź jest natury etycznej, ponieważ problem dotyczy odpowiedzialności społecznej a nie indywidualnej. Zarazić możemy się od każdego, jednocześnie narażając na niebezpieczeństwo osoby obarczone dużą śmiertelnością - osoby starsze.
Leczenie choroby COVID-19
W chwili obecnej nie ma szczepionki przeciwko wirusowi SARS-CoV-2 oraz nie są dostępne leki dedykowane dla choroby COVID-19 hamujące namnażanie się tego nowego wirusa w organizmie człowieka. Stosowane są dotychczasowo znane leki, które mają za zadanie leczyć objawy wywoływane przez chorobę.
Grupa chińskich naukowców Departamentu Nauki i Technologii Prowincji Guangdong i Komisji Zdrowia prowincji Guangdong ds. chlorochiny poinformowała o wynikach kilkunastu badań klinicznych przy pomocy fosforanu chlorochiny (chlorochina - organiczny związek chemiczny, pochodny chinoliny), leku stosowanego (w Polsce dostępnego pod nazwą Arechin) w leczeniu malarii, wykorzystywanego również w leczeniu tocznia rumieniowatego i reumatoidalnego zapalenia stawów. Rekomendują oni stosowanie chlorochiny, która może poprawić wskaźnik skuteczności leczenia, skrócić pobyt w szpitalu i poprawić ogólne wyniki leczenia. Zaleca się przyjmować tabletkę z fosforanem chlorochiny, 500 mg dwa razy dziennie przez 10 dni u pacjentów ze zdiagnozowanym łagodnym, umiarkowanym i ciężkim przypadkiem nowego zapalenia płuc spowodowanego koronawirusem i bez przeciwwskazań do stosowania chlorochiny. Publikacja dostępna jest na PubMedzie.
Równie obiecującym lekiem, który mógłby być stosowany w leczeniu choroby COVID-19 jest lek przeciwwirusowy - remdesivir. Lek został opracowany w celu leczenia filowirusa Eboli, gdzie zmniejsza on replikację wirusa poprzez hamowanie kluczowego enzymu. Poszczególne osoby leczone remdesivirem zarażone koronawirusem, powróciły do zdrowia.
Kolejnym obiecującym lekiem jest japoński lek przeciwgrypowy fawipirawir (figurujący pod handlową nazwą - Avigan). Chińscy badacze ocenili na podstawie prób klinicznych przeprowadzonych w miastach Wuhan i Shenzhen, że fawipirawir jest "bezpieczny i skuteczny" w leczeniu pacjentów chorych na COVID-19. Japońska firma Fujifilm Toyama Chemical rozpoczęła testowanie fawipirawiru na ok. 100 pacjentach, a we Włoszech lek jest stosowany eksperymentalnie w najbardziej dotkniętych pandemią regionach. Fawipirawir został dopuszczony w Japonii w 2014 roku przy leczeniu grypy, jednak ze względu na skutki uboczne może być stosowany tylko w sytuacjach, gdy pojawiają się nowe epidemie, a inne leki okazują się nieskuteczne.
Z drugiej strony - niesteroidowe leki przeciwzapalne (NLPZ), czyli np. popularny ibuprofen, mogą pogarszać stan chorych, lepszym rozwiązaniem jest stosowanie paracetamolu.
Profilaktyka w chorobie COVID-19
Zasady niwelujące ryzyko zakażenia się wirusem są podstawowymi zasadami higieny. Wirus przenosi się przede wszystkim drogą kropelkową, dlatego należy unikać bezpośredniego kontaktu fizycznego z innymi osobami. Zasady jakich należy przestrzegać:
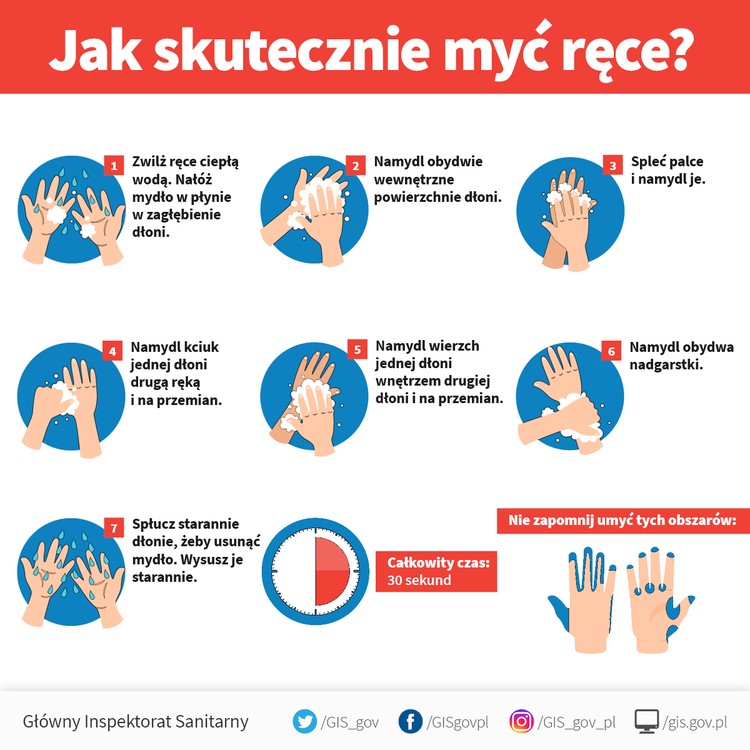
- często i dokładnie myć ręce w ciepłej wodzie z mydłem (co najmniej przez 30 sekund) i dezynfekować je środkiem na bazie alkoholu,
- unikać dużych skupisk ludzi (kin, teatrów, koncertów, siłowni, kościołów, boisk, hal sportowych, restauracji, galerii handlowych, marketów, itd.),
- dbać o higienę przygotowywania i spożywania posiłków, prawidłową obróbkę termiczną "podejrzanych" produktów (minimum 60 stopni C w środku produktu przez 10 minut, najbezpieczniej powyżej 70 stopni C),
- unikać witania się z ludźmi przez całowanie, podawanie ręki, przytulanie,
- zachowywać bezpieczną odległość od rozmówcy (co najmniej 1,5 metra, optymalnie powyżej 5 metrów),
- unikać dotykania rękoma twarzy (zwłaszcza ust i nosa),
- zakrywać usta podczas kaszlu i kichania (chusteczką, łokciem) (nie dłonią!!!),
- nie dzielić się jedzeniem, napojami, nie jeść z jednego naczynia, tymi samymi sztućcami.
Stosowanie prostych maseczek (nie wyposażonych w specjalne filtry) ma sens tylko wówczas, gdy opiekujemy się chorym, sami jesteśmy zakażeni koronawirusem bądź też podejrzewamy u siebie zakażenie. Proste maseczki noszone przez osoby niezakażone nie gwarantują wystarczająco skutecznej ochrony przed zakażeniem, bardziej działają one na dobre samopoczucie noszących.
Jak zadbać o odporność organizmu?
Dbanie o higienę osobistą jest działaniem, jakie możemy podjąć, aby uchronić się przed zachorowaniem. Oprócz tego, nasz organizm jest w stanie w znaczący sposób sam bronić się przed patogenami pochodzącymi ze środowiska zewnętrznego za pomocą układu odpornościowego organizmu.
Co zrobić, aby działał on prawidłowo? Na budowanie odporności organizmu wpływa przede wszystkim styl życia, odpowiednia dieta, "dbanie" o jelita oraz unikanie antybiotyków. Na budowanie długotrwałej odporności "pracuje" się kilka miesięcy, nie da się tego uczynić w kilka dni, czy nawet w kilka tygodni. Głównym elementem układu odpornościowego jelit jest GALT (skrót od ang. gut associated lymphoid tissue), czyli tkanka limfatyczna jelit. Znajduje się tam około 70% komórek wytwarzających immunoglobuliny w organizmie. GALT jest integralnym elementem systemowego układu odpornościowego związanego z błonami śluzowymi, tzw. MALT (skrót od ang. mucosa associated lymphoid tissue) i stanowi łącznik między wszystkimi błonami śluzowymi organizmu. Układ MALT oprócz GALT tworzą elementy odporności układu oddechowego (BALT - skrót od ang. bronchus associated lymphoid), moczowo-płciowego (GUALT - skrót od ang. genitourinary associated lymphoid tissue), a także skóry (SALT - skrót od ang. skin associated lymphoid tissue). Układ MALT wykazuje nie tylko działanie niszczące wobec bakterii, wirusów, grzybów oraz pasożytów ale także powoduje neutralizację toksyn bakteryjnych i grzybowych. Odporność związana z błonami śluzowymi przewodu pokarmowego (GALT), tworzona jest m.in. przez tkankę limfatyczną związaną z błonami śluzowymi oraz komórki układu odpornościowego min. granulocyty, monocyty i makrofagi, komórki tuczne, limfocyty T i B, w tym komórki plazmatyczne produkujące przeciwciała, ale także śródbłonkowe limfocyty i naturalne komórki limfoidalne, które to wydzielają wiele substancji min. o działaniu niszczącym niepożądane mikroorganizmy, modulującym, regulacyjnym i regeneracyjnym. Prawidłowa mikroflora jelitowa (mikrobiota) wpływa zarówno na komórkową, jak i humoralną odpowiedź immunologiczną błony śluzowej przewodu pokarmowego (GALT). Bez istnienia prawidłowej mikrobioty układ odpornościowy człowieka nie może funkcjonować prawidłowo.
Czynniki, które mogą osłabić naszą odporność to nieregularny tryb życia, złe odżywianie, stres, napięcia emocjonalne, a także deficyt snu i brak aktywności fizycznej. Również stosowanie używek (alkohol, nikotyna) wpływa negatywnie na działanie układu odpornościowego.
Na prawidłowe funkcjonowanie naszego układu immunologicznego wpływa szereg składników odżywczych i substancji aktywnych.
Niedobory witaminy C związane są ze zwiększoną podatnością na infekcje oraz ogólnym osłabieniem organizmu i zmęczeniem. Skutkować też mogą zmniejszoną wydolnością fizyczną. Witamina C występuje w produktach pochodzenia roślinnego, głównie w surowych warzywach i owocach. Za jej główne źródła uznaje się owoce dzikiej róży, aronię, truskawki, kiwi, cytryny, grejpfruty, pomarańcze, czarne porzeczki, czarny bez, paprykę, papryczki chili, warzywa kapustne i nać pietruszki. Należy mieć na uwadze, że do "bieżącej" walki z wirusem lub bakteriami należy użyć dużych dawek witaminy C, więc konieczna jest suplementacja w postaci czystej witaminy C (kwasu askorbinowego) lub jej soli - askorbinianu sodu (suplementy muszą posiadać odpowiednią czystość - farmaceutyczną lub jeszcze lepiej CZDA). W wypadkach infekcji używa się nawet kilka łyżeczek dziennie, w regularnych odstępach - jedna łyżeczka to około 5 gramów.
Oprócz tego należy zwrócić uwagę na spożycie witaminy A, E i w szczególności witaminy D, które wzmacniają nabłonki dróg oddechowych, co wpływa na ochronę przez patogenami. Źródła witaminy A (w postaci retinolu i karotenoidów) w żywności: wątroba, podroby, jaja, masło, sery, marchew, bataty, dynia, kantalupa, morele, jarmuż, szpinak i praktycznie wszystkie zielone rośliny liściaste. Źródła witaminy D (tak naprawdę prohormonu, który bierze udział w regulowaniu bardzo wielu mechanizmów organizmu, w tym procesów odpornościowych): tłuste ryby morskie (łosoś, halibut, makrela, śledź), tran. Źródła witaminy E: zimnotłoczone oleje roślinne, orzechy, pestki. Warto wiedzieć, iż wystarczający poziom witaminy D w organizmie (powyżej 30 ng/ml) zmniejsza znacząco ryzyko ciężkiego przebiegu choroby COVID-19 i śmierci. W przypadku infekcji osoby z wystarczającą ilością witaminy D mają wyższy liczbę limfocytów we krwi i niższy poziom białka CRP we krwi - co wskazuje na pozytywną odpowiedź immunologiczną.
Równie duży wpływ na prawidłowe działanie układu immunologicznego mają składniki mineralne. Cynk aktywuje komórki opornościowe do walki z patogenami (limfocyty T i komórki NK - Natural Killers). Cynk posiada rzadką zdolność do hamowania namnażania się wirusów. Źródła cynku to podroby, ryby, mięso, jaja, orzechy, strączki. Selen powoduje wzrost aktywności limfocytów T i ich przekształcanie się w limfocyty cytotoksyczne, aktywację komórek typu NK. Źródła selenu to orzechy brazylijskie, ryby, skorupiaki morskie, jajka, podroby.
Co obowiązkowo włączyć do diety?
- Duża ilość świeżych warzyw i owoców - źródła witamin, składników mineralnych, antyoksydantów, fitozwiązków, błonnika pokarmowego - niektóre frakcje błonnika mają działanie prebiotyczne - a więc "odżywcze" dla mikroflory jelitowej. Duża ilość spożywanych warzyw i owoców to również podstawa diety alkalizującej - sprzyja to odkwaszaniu organizmu i utrzymaniu właściwej równowagi kwasowo-zasadowej, co z kolei nie sprzyja namnażaniu się wirusów,
- Ryby, zwłaszcza tłuste - źródło witaminy D i wielonienasyconych kwasów tłuszczowych omega-3,
- Kiszonki (kiszona kapusta, kiszone ogórki, kimchi, kiszone buraki) - źródło probiotyków,
- Mleczne napoje fermentowane o udowodnionym działaniu probiotycznym,
- Produkty antyzapalne takie jak: kurkuma, imbir, nierafinowany olej kokosowy, oliwa z oliwek extra vergine, zimnotłoczone oleje z dużą zawartością omega-3 (lniany, konopny),
- Miód oraz produkty pszczele (jeśli chcemy poddać je obróbce termicznej to nie należy przekraczać temperatury 40 stopni C),
- Zielona herbata i melisa.
Równie ważnym aspektem budowania prawidłowej odporności jest aktywność fizyczna, która powinna być wpisana w naszą codzienność. Aktywność fizyczna powinna być wykonywana jak najczęściej w różnej formie: bieg, marsz, spacer, jazda na rowerze, pływanie, joga, pilates, taniec.
Kiedy rozpoznasz u siebie objawy zarażenia koronawirusem nie idź do szpitala, aby nie zarażać personelu. Zadzwoń do najbliższej Stacji Sanitarno-Epidemiologicznej, która udzieli Ci dalszych instrukcji postępowania.

























 Konkurs. Wygraj zestaw wartościowych olejów!
Konkurs. Wygraj zestaw wartościowych olejów!